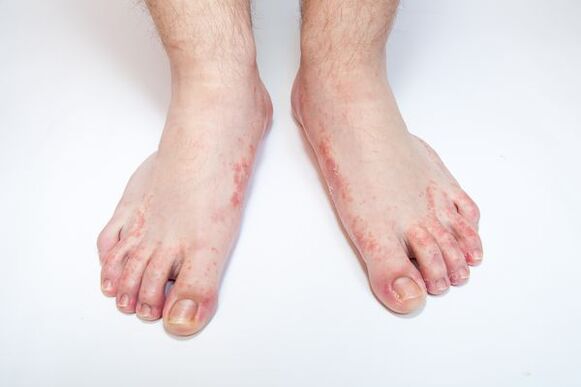
Mikozes apstāšanās(dermatofitoze, Tinea pedis) - pēdu ādas slimība, ko izraisa patogēnas vai oportūnistiskas sēnītes. Izmaiņas ādā uz pēdām raksturo lobīšanās, ko pavada nieze. Ar smagiem bojājumiem uz sarkanas un tūskas ādas fona parādās erozijas, dziļas plaisas uz zolēm un starppirkstu telpās, ko pavada sāpes un apgrūtina staigāšanu.
Mūsdienu pretsēnīšu zāļu parādīšanās ir uzlabojusi epidemioloģisko situāciju, taču pēdas sēne joprojām ir viena no būtiskākajām problēmām dermatoveneroloģijā. Dažu zāļu lietošana ir ierobežota gados vecākiem cilvēkiem un pacientiem ar hroniskām slimībām.
Pēdas sēnītes izplatība
Saskaņā ar Pasaules Veselības organizācijas (PVO) datiem aptuveni 1/3 pasaules iedzīvotāju cieš no sēnīšu slimībām, no kurām visizplatītākā ir pēdu mikoze, saslimstība ar katru gadu pieaug.
Saskaņā ar dermatologu datiem, 10-20% pieaugušo iedzīvotāju cieš no pēdu mikozēm, vīriešiem slimība notiek 2 reizes biežāk nekā sievietēm, gados vecākiem cilvēkiem biežāk nekā jauniešiem. Vecumā virs 70 gadiem pēdu mikoze tiek reģistrēta katram otrajam pacientam, kas saistīta ar vienlaicīgu vielmaiņas un asinsvadu izmaiņu palielināšanos (cukura diabēts, varikozas vēnas u. c. ). Pēdu sēnīte arvien biežāk tiek diagnosticēta bērniem.
Šobrīd šī slimība skar miljoniem cilvēku. Risks ir vairāku profesiju darbinieki: kalnrači, sportisti un militārpersonas.
Pēdas sēnītes cēloņi
Biežākie pēdu mikozes izraisītāji ir dermatomycete sēnes: Trichophyton rubrum (90%), Trichophyton mentagrophytes, retāk Epidermophyton. Dažreiz pēdas sēnītes var izraisīt Candida ģints sēnītes.
Kāju sēnīšu riska faktori:
- Eksogēni (ārēji): pēdu ādas mikrotraumas (varžacis, varžacis), plaisas, pārmērīga svīšana, ciešu apavu nēsāšana, mākslīgo materiālu apavu nēsāšana, personīgās higiēnas noteikumu neievērošana, neregulāra pēdu mazgāšana un slikta žāvēšana ar dvieli .
- Endogēns (iekšējais): varikozas vēnas un veģetatīvā distonija, kas izraisa nepietiekamu asins piegādi pēdu ādai; hipovitaminoze; glikokortikosteroīdu, citostatisko, antibakteriālo un estrogēnu-progestīna zāļu lietošana, kas samazina vispārējo organisma imunitāti.
Infekcija ar pēdu mikozi var notikt tieši no slima cilvēka, un to var pārnēsāt arī sadzīves kontakta ceļā (baseinā, pirtī, sporta zālē, ar apaviem, dvieļiem, paklājiem utt. ).
Ja Jums rodas līdzīgi simptomi, konsultējieties ar savu ārstu. Nelietojiet pašārstēšanos - tas ir bīstami jūsu veselībai!
Pēdas sēnītes simptomi
Galvenie pēdu mikozes simptomi:
- nieze;
- nelielas plaisas;
- eritēma (apsārtums);
- pīlings;
- burbuļi;
- ādas keratinizācija;
- nepatīkama un asa smaka;
- dedzinoša sajūta un sāpes.
Pirmās pēdu mikozes pazīmes izpaužas kā nieze un dedzināšana pēdu starppirkstu krokās, āda sāk lobīties, plaisāt, apsārtt, ir pietūkuma un iekaisuma pazīmes. Komplikācijas var attīstīties autiņbiksīšu izsitumu un ādas ekzēmas veidā.
Pēdu mikozes šķirnes:
- izdzēsts - izpaužas ar mērenu niezi un ādas apsārtumu;
- akūta - kopā ar smagu niezi un ādas bojājumiem plaisu veidā; (onihomikoze) - izpaužas kā nagu plākšņu bojājumi, kas kļūst biezi un maina krāsu;
- oprelovidny - veidojas raudu zonas;
- plakans - parādās slāņainas zvīņas;
- hiperkeratotisks - kopā ar izsitumiem papulu un plāksnīšu veidā uz pēdas velvēm;
- dishidrotisks - attīstās tūskas, raudu zonu un pūslīšu attīstība.
Pēdu mikozes patoģenēze
Āda ir lielākais orgāns cilvēka ķermenī, kas veido 15% no kopējā ķermeņa svara. Tas veic daudzas funkcijas, galvenokārt aizsargā organismu no fizikālas, ķīmiskas un bioloģiskas dabas ārējo faktoru ietekmes, no ūdens zudumiem, kā arī piedalās termoregulācijā. Āda sastāv no trim slāņiem: epidermas, dermas un zemādas taukiem.
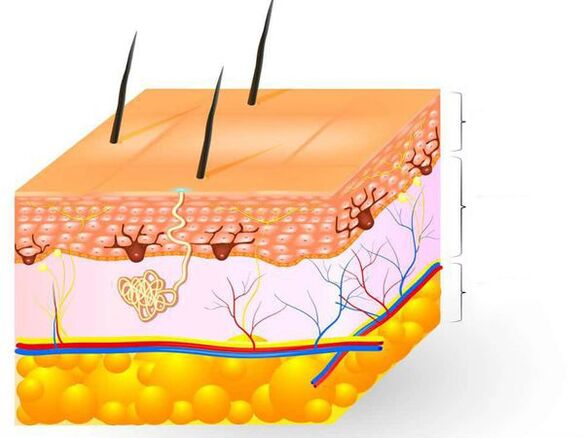
Epiderma (ādas ārējais slānis) ir galvenais šķērslis sēnīšu iekļūšanai ādā. Tas ir stratificēts plakanšūnu keratinizēts epitēlijs, kas, savukārt, sastāv no pieciem slāņiem un pilda barjeras funkciju. Keratinocīti ir galvenās epidermas šūnas. Tie satur proteīnu keratīnu, kas veido ādas ārējo slāni un piešķir tai elastību un izturību. Epidermas keratinizētās šūnas tiek pastāvīgi nolobītas.
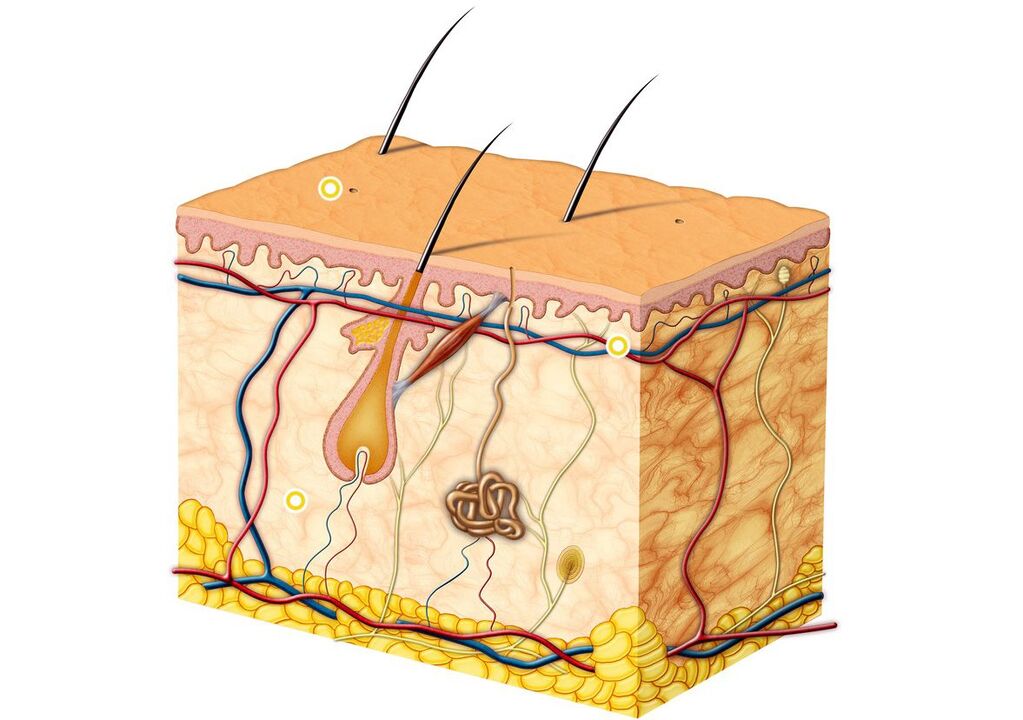
Dermatomicīti ražo fermentus, ko sauc par keratināzēm, kas noārda keratīnu. Pateicoties tam, sēnītes iekļūst ādas virsmas slāņos, kur tās turpina pastāvēt arī turpmāk. Dermatomicītu šūnu siena satur manānu - vielas, kas var nomākt vietējo šūnu imunitāti. Sēne T. rubrum, pateicoties manāna iedarbībai, kavē keratinocītu vairošanos, kā rezultātā palēninās ragveida zvīņu atslāņošanās no ādas virsmas un attīstās hroniska infekcija.
Pēdu mikozes klasifikācija un attīstības stadijas
Kods saskaņā ar Starptautisko slimību klasifikāciju 10. redakcijā (SSK-10) ir B35. 3.
Klasifikācija atkarībā no patogēna:
- Keratomikoze (pityriasis versicolor).
- Dermatofitoze (mikroporija, virspusēja trihofitoze, pēdu mikoze, gludas ādas mikoze, cirkšņa kroku mikoze, onihomikoze).
- Kandidoze (ādas, naglu kandidoze).
- Dziļās mikozes (blastomikoze, spororichoze, hromomikoze).
Klasifikācija saskaņā ar ICD-10
- B35. 1 Nagu mikoze.
- B35. 2 - Roku mikoze.
- B35. 3 - Pēdu mikoze.
- B37. 2 - Ādas un nagu kandidoze.
Lokalizācijas klasifikācija:
- Ādas mikoze.
- Kroku mikoze.
- Roku mikoze.
- Pēdu mikoze (plakana, hiperkeratotiska, intertriginous, dishidrotiska forma).
- Onihomikoze (distālā, virspusējā, proksimālā).
Klīniskā klasifikācija:
- Izdzēstā forma izpaužas ar lobīšanos pēdu III-IV starppirkstu krokās. Neliels lobīšanās var būt arī uz zoles un pēdu sānu virsmām.
- Intertriginous forma izpaužas kā hiperēmija pēdu starppirkstu krokās, ir iespējama arī burbuļu parādīšanās, kas izraisa eroziju un plaisu veidošanos. Subjektīvi izteikta nieze un dedzināšana.
- Ar disidrotisko formu uz loku ādas un pēdu sānu virsmām parādās grupēti burbuļi. Biežāk tie rodas uz veselas ādas, pēc tam palielinās, saplūst un veido lielākus daudzkameru tulznas. Kad burbuļi atveras, veidojas erozijas.
- Plakana-hiperkeratotiskajai formai raksturīgs lokāls vai plaši izplatīts pēdu sānu un plantāro virsmu raga slāņa sabiezējums. Skartās ādas vietas ir pārklātas ar mazām klijām līdzīgām zvīņām. Pīlings ir īpaši pamanāms ādas krokās. Plaisas izraisa sāpes, ejot.
Klīniskā klasifikācija no praktiskā viedokļa ir ļoti ērta turpmākās ārstēšanas taktikas noteikšanai un pacienta uzraudzībai.
Pamatojoties uz slimības klīnisko ainu, var spriest par slimības izraisītāju. Piemēram, dishidrotiskā forma bieži rodas ar pēdas sēnīti, ko izraisa Trichophyton mentagrophytes var. interdigitale, plakanšūnu-hiperkeratotiskā forma biežāk saistīta ar T. rubrum, hroniska norise un plaši izplatītais process ir raksturīgi oportūnistiskajām sēnēm Candida spp. un Aspergillus.
Pēdu mikozes komplikācijas
- Alerģija pret sēnīti.Sēnīšu iedarbībā veidojas polivalentā sensibilizācija, t. i. , organisms kļūst jutīgāks pret mums svešajiem sēnīšu atkritumiem, kas ir spēcīgi alergēni. Organisms reaģē asāk, kas izpaužas ar dažādiem ādas izsitumiem un reakcijām, hroniskām alerģiska rakstura slimībām, piemēram, ādas ekzēmu. Ir iespējams attīstīt vai pasliktināt tādu patoloģiju gaitu kā bronhiālā astma, alerģisks dermatīts, seborejas dermatīts un psoriāze. Turklāt cilvēkam biežāk var attīstīties profesionālas alerģiskas komplikācijas un zāļu nepanesamība.
- piodermija- pustulozas ādas slimības (celulīts, limfangīts, flegmons un pēdas kaulu osteomielīts), kas var izraisīt dziļas, ilgstoši nedzīstošas ādas brūces. Piodermiju izraisa fakts, ka baktērijas viegli iekļūst caur erozijām un plaisām ādā ("infekcijas vārtiem"). Tajā pašā laikā paaugstinās temperatūra, parādās vājums, savārgums, kam nepieciešama tūlītēja ķirurģiska korekcija.
- Vīrusu komplikāciju pieaugumskārpu veidā hiperkeratozes un plaisu klātbūtnes dēļ. Iemesls ir ādas aizsargfunkcijas pārkāpums, kā rezultātā tā kļūst uzņēmīgāka pret jebkuru infekciju, arī vīrusu.
- Vispārēja imunitātes samazināšanāsun traucēta mikrocirkulācija apakšējās ekstremitātēs pacientiem ar vienlaicīgām somatiskām slimībām, piemēram, cukura diabētu un varikozām vēnām.
- Slimības izplatīšanās uz nagiem un roku ādu.Ar nagu sēnīti notiek to deformācija, ieauguša naga parādīšanās, panarīcijs (strutains pirkstu audu iekaisums), paronīhija (periungālā rullīša iekaisums) un pilnīga nagu plākšņu atdalīšanās.
- Dzīves kvalitātes pasliktināšanās.Akūtas pēdu mikozes formas ir sāpīgas, apgrūtina apavu valkāšanu, un, attīstoties limfadenītam, tās pavada slikta vispārējā veselība un drudzis.
Pēdu mikozes diagnostika
Pēdu mikozes diagnostika balstās uz pacienta sūdzībām, anamnēzi, klīnisko ainu un laboratorijas rezultātiem. Pēdu mikozes ir viena no tām slimībām, kurām obligāti nepieciešams laboratorijas pētījums, lai apstiprinātu klīnisko diagnozi.
Galvenā pēdu mikozes diagnozes apstiprināšanas metode ir mikroskopiskā izmeklēšana un kultūra. Materiāls ir ādas zvīņas, kuras ar skalpeli vai stiklu nokasa no bojājuma uz ādas, retāk izmanto adhezīvu testu.
Laboratorijas diagnostikamikozes ietver materiāla mikroskopisku un kultūras pārbaudi sēnīšu noteikšanai. Mikroskopiskā izmeklēšana ir ekspress metode patogēna diagnosticēšanai, kas ļauj dažu stundu laikā atklāt sēnīšu struktūru. Ar mikroskopisko izmeklēšanu ir iespējams noteikt sēnītes elementus micēlija pavedienu un sporu veidā. Metodes trūkums ir tāds, ka ir iespējams iegūt gan viltus pozitīvus, gan viltus negatīvus rezultātus, kas ir atkarīgs no daudziem faktoriem: materiāla ņemšanas tehnikas, uzglabāšanas un transportēšanas īpašībām utt.
Kultūras metode ir visprecīzākā diagnostikas metode, kas ļauj noteikt sēnītes veidu patoģenētiskās terapijas iecelšanai. Lai sagatavotos analīzei, pacientam nav ieteicams 1 mēnesi patstāvīgi lietot nekādus pretsēnīšu līdzekļus.
Izrakstot sistēmisku pretsēnīšu terapiju, ieteicams veikt bioķīmisko asins analīzi, lai noteiktu bilirubīna, ASAT un ALAT līmeni, jo nepieciešams kontrolēt aknu un žults ceļu darbību, kā arī novērst iespējamās komplikācijas.
Pēdu mikozes diferenciāldiagnoze:
- Plakanā forma ir diferencēta no psoriāzes, ekzēmas, keratodermas.
- Starppirkstu forma atšķiras no impetigo, autiņbiksīšu izsitumiem un kandidozes.
- Dishidrotiskā forma atšķiras no plaukstu-plantārās pustulozes.
Pēdu mikozes ārstēšana
Ārstēšana jāveic dermatologa uzraudzībā.
Primārais uzdevums cīņā pret pēdu mikozi ir tās savlaicīga atklāšana, atpazīšana un ārstēšana pirms nagu sēnītes attīstības, kam nepieciešama ilgāka un sarežģītāka terapija (sistēmiskā pretsēnīšu terapija). Tajā pašā laikā ir svarīgi, lai būtu efektīvas zāles, kas atbilst mūsdienu pēdu mikozes klīniskajām pazīmēm.
Pirms turpināt slimības ārstēšanu, dermatologs izvēlas vienu no iespējamām ārstēšanas iespējām. Vairumā gadījumu tiek noteikti vietējie preparāti. Ārstēšanas pamatā ir antimycotic līdzekļu lietošana, kam ir daudzveidīga iedarbība. Asinsriti stimulējošos līdzekļus un medikamentus izmanto arī galveno simptomu novēršanai:
- Pretsēnīšu līdzekļi ārējai terapijai: krēmi, ziedes, želejas utt. Tos lieto ārēji 1-2 reizes dienā 4 nedēļas.
- Ar izteiktu pēdu hiperkeratozi sākotnēji tiek veikta pīlinga terapija: 1 reizi dienā 3-4 dienas, kas darbojas kā keratolītisks līdzeklis, t. i. , noņem rupjo slāni, tādējādi sagatavojot ādu un uzlabojot pretsēnīšu līdzekļu iekļūšanu ādā. dermā.
- Burbuļu klātbūtnē tiek izmantots fukortsin, šķīdums tiek uzklāts ārēji 1-2 reizes dienā 2-3 dienas. Pēc tam izrakstīt kombinētos preparātus 2 reizes dienā ārēji 7-10 dienas.
- Ar smagu niezi tiek noteikti antihistamīni: 0, 001 g 2 reizes dienā iekšķīgi 10-15 dienas.
- Apavu dezinfekcija 1 reizi mēnesī līdz pilnīgai izārstēšanai, var izmantot aerosolu, kura aktīvā viela ir undecilenamidopropiltrimonija metosulfāts.
- Ja skartas nagu plāksnes, obligāta sistēmiskā pretsēnīšu terapija ar kādu no šādām vielām: terbinafīns, ketokonazols, itrakonazols, flukonazols iekšķīgi 3 līdz 4 mēnešus. Šai terapijai ir nepieciešama dermatologa uzraudzība, jo pašapstrāde var izraisīt iekšējo orgānu, galvenokārt aknu, žults ceļu, kuņģa, komplikācijas, kā arī terapijas neefektivitāti un rezistences veidošanos pret ārstēšanu.
Jāārstē pēdu mikoze, jo, ja sēnīte ir iesēdusies ādā, tad bez ārstēšanas tā nekur nepazudīs, kas nozīmē, ka sēnītes atkritumi vienmēr nonāks apkārtējos audos un asinīs, izraisot organisma sensibilizāciju. un hronisku alerģisku slimību attīstība.
Sēnītes klātbūtne liecina par imunitātes samazināšanos, un mikozes bojātā āda praktiski neveic aizsargfunkciju. Tādējādi tiek radīti visi apstākļi vienlaicīgas bakteriālas infekcijas piestiprināšanai.
Pacients ar pēdu mikozi ir aktīvs infekcijas avots citiem cilvēkiem un īpaši ģimenes locekļiem, tāpēc ārstēšana šajā gadījumā ir efektīvs līdzeklis sēnīšu infekcijas profilaksei veselu radinieku un apkārtējo cilvēku vidū.
Labvēlīga vide sēnīšu infekcijas attīstībai uz pēdu ādas ir mitra vide, tāpēc jācenšas, lai kāju āda vienmēr būtu sausa. Lai to izdarītu, katru vakaru ir jānomazgā kājas ar ziepēm un jānosusina āda ar vienreiz lietojamu papīra dvieli, īpašu uzmanību pievēršot atstarpei starp pirkstiem.
Prognoze. Profilakse
Ādas mikozes prognoze lielā mērā ir atkarīga no slimības stadijas, kurā tika uzsākta ārstēšana. Tāpēc, pamanot izmaiņas ādā, nevajadzētu atlikt vizīti pie ārsta. Ar savlaicīgu un pareizu pēdu mikozes ārstēšanuprognozelabvēlīgi: ir pilnīga sēnīšu infekcijas izārstēšana, pacients atveseļojas.
Ja sēnīte netiek ārstēta, tā var izraisīt komplikācijas, kas ne tikai deformē nagu formu, bet arī ietekmē ķermeņa stāvokli kopumā.
Sabiedriskā profilakse ietver sabiedrisko vietu apstrādi: pirtis, saunas, baseinus, dušas. Grīdas, inventārs, kā arī sadzīves priekšmeti jādezinficē. Personālam un personām, kas apmeklē publiskās pirtis, saunas utt. , regulāri jāveic profilaktiskās pārbaudes.



















